Cet article constitue une rapide synthèse concernant les régulations, périphériques et centrales, mises en jeu lorsqu’un individu est placé dans une situation de stress, « aiguë » lorsque les modifications de l’environnement sont brèves, ou « chronique » quand elles perdurent. Un bref aperçu des méthodes de gestion du stress chez l’Homme conclura cette synthèse.
Les lecteurs voulant approfondir les notions abordées ici pourront se référer à la bibliographie proposée à la fin de l’article, constituée d’ouvrages pédagogiques de référence ([1]–[4]) et de revues de synthèse.
Historique et définition(s) du stress
Le stress est une réponse physiologique de l’organisme aux changements de son environnement et qui a pour résultat de maintenir son état d’équilibre. Le terme « environnement » utilisé ici fait allusion à la fois à l’environnement extérieur mais aussi à celui des cellules, c’est-à-dire au milieu intérieur, représenté notamment par le sang, la lymphe et le liquide interstitiel. Le stress aigu est une réponse « normale » de l’organisme. Cependant, lorsque les modifications de l’environnement se maintiennent et que l’organisme n’arrive pas ou plus à y faire face, le stress devient chronique. Dans cette situation pathologique, l’organisme s’épuise dans une réponse qui n’est pas suffisante pour maintenir sa stabilité. Le stress chronique peut alors être associé ou révélateur d’autres pathologies : dépression, anxiété, syndrome de stress post-traumatique (PTSD)…
D’un point de vue historique, plusieurs grands physiologistes ont contribué à énoncer les concepts liés au stress [5]. Walter Bradford Cannon (1871-1945) menait des études sur les adaptations viscérales à certains stimuli, notamment nociceptifs. Il montra qu’un animal placé face à une situation aversive, telle que la présence sur son territoire d’un concurrent ou la rencontre d’un prédateur, répond en présentant deux comportements possibles : défense avec retrait ou avec attaque. À ces manifestations comportementales s’associent des modifications métaboliques qui mobilisent les réserves de l’organisme. Cannon s’appuie sur les travaux de Claude Bernard (1813-1878) sur le milieu intérieur pour émettre le concept d’homéostasie et, à la lumière de ces travaux, il renomme les réponses observées « fight or flight » (se battre ou fuir). Hans Selye (1907-1982) reprend et poursuit ces études en travaillant sur le syndrome général d’adaptation. Il systématise sa description et montre qu’il est constitué de trois phases stéréotypées, quelles que soient les situations aversives dans lesquelles l’individu est placé : phases d’alarme, de résistance puis d’épuisement lorsque le stimulus est maintenu. La phase d’alarme constitue la première ligne de défense de l’organisme pour répondre aux modifications de son environnement, c’est ce que l’on nomme actuellement « réponse aiguë » au stress. La phase de résistance correspond aux régulations mises en jeu lorsque la situation de stress devient chronique. Enfin, la phase d’épuisement apparaît quand les systèmes de régulation sont dépassés et que les pathologies s’installent. H. Selye montre également que l’injection à l’animal d’un extrait surrénalien reproduit les effets du syndrome général d’adaptation. La substance principale responsable de cet effet a depuis été purifiée : il s’agit d’un glucocorticoïde1, le cortisol. Enfin, il propose une généralisation de la définition du stress : « une réponse non spécifique de l’organisme à toute demande qui lui est faite ». Les travaux concernant la caractérisation des mécanismes de réponse aux stimuli stresseurs se sont poursuivis pendant le 20e siècle. En particulier, Bruce McEwen (1938-2020) a documenté l’implication des récepteurs aux glucocorticoïdes dans cette réponse. Les mécanismes d’adaptation de l’organisme sont maintenant plus finement connus et un consensus s’est dégagé pour donner la définition actuelle du stress : il s’agit de « la réponse à un événement perturbant le milieu interne d’un individu, entraînant l’activation de mécanismes de régulation qui servent à restaurer l’homéostasie » [6].
Les effecteurs de la réponse au stress
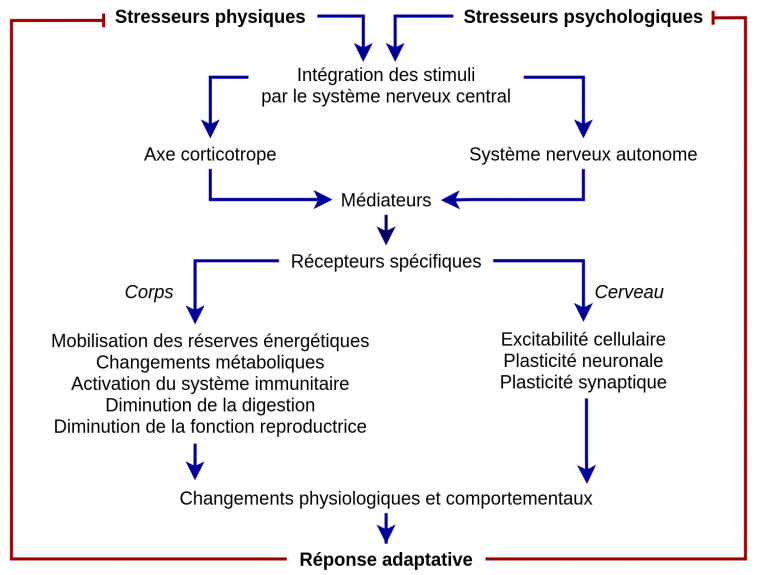
La figure 1 présente la boucle de régulation homéostatique permettant la prise en charge de la situation stressante. Les modifications de l’environnement sont détectées par des capteurs sensoriels périphériques projetant sur le système nerveux central (SNC). Ces informations sont traitées et interprétées par les aires cérébrales comme un stimulus de type stresseur et le système nerveux central déclenche et coordonne alors la réponse effectrice, soit pour échapper aux modifications environnementales, soit pour les contrôler.
Les stresseurs peuvent être répartis en deux catégories : stresseurs de type psychologique ou de type physique. Leur analyse et leur traitement par le système nerveux central seront différents (voir plus loin) mais aboutiront in fine à élaborer la réponse au stress, qui met en jeu l’axe hypothalamo-hypophyso-surrénalien (ou axe corticotrope) et le système nerveux autonome. Les médiateurs libérés au cours de cette réponse agissent sur des récepteurs spécifiques au niveau du système nerveux central mais aussi de l’ensemble du corps, pour donner des réponses physiologiques et comportementales qui permettent l’adaptation de l’organisme à son nouvel environnement. Cette réponse complexe se manifeste par la mobilisation de réserves énergétiques, des changements métaboliques, une activation du système immunitaire, une limitation des processus de digestion, une diminution de la fertilité et des comportements reproducteurs. Ces différents éléments sont le résultat de régulations génomiques et épigénétiques qui modifient le fonctionnement cellulaire, et de contrôles non génomiques1 ayant pour conséquence des modifications de l’excitabilité cellulaire, ainsi que de la plasticité neuronale et synaptique [5].
Prenons l’exemple d’un comportement de fuite face à un prédateur. Une réponse échappatoire efficace nécessite que la proie puisse courir longtemps, vite et en évitant les obstacles. Ce sont les effecteurs, système nerveux autonome et axe corticotrope, qui permettent cette réponse coordonnée, efficace, et durable pour que l’individu puisse s’échapper. Une course de longue durée nécessite des contractions musculaires dans un régime aérobie, donc un apport d’O2 et de nutriments suffisants aux muscles squelettiques des membres. Ces apports sont permis par des modifications des débits sanguins perfusant les différents organes. Alors que le débit sanguin diminue au niveau du tube digestif, il augmente au niveau des muscles squelettiques sollicités, grâce à la vasodilatation des artérioles les irriguant. Au niveau de l’organisme entier, la hausse du débit cardiaque est notamment permise par une augmentation de la fréquence cardiaque tandis que l’augmentation de l’apport en O2 est assurée par l’élévation de la fréquence respiratoire. L’ensemble de ces adaptations fonctionnelles, cardio-vasculaires et respiratoires, sont sous le contrôle du système nerveux autonome.
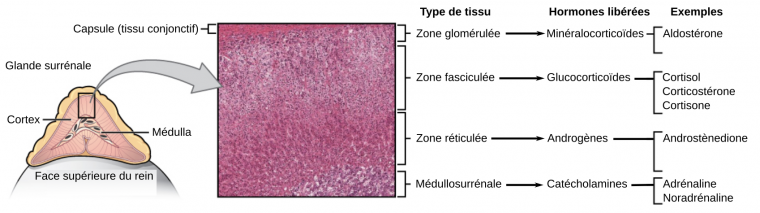
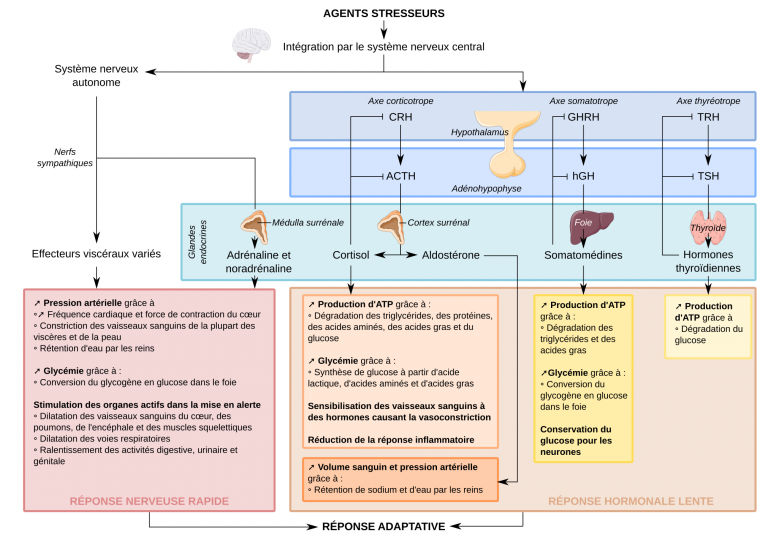
Le soutien métabolique de cette course active est assuré par la mobilisation des réserves de l’organisme. En effet, le stock de glycogène musculaire n’est pas suffisant pour assurer une activité musculaire contractile de longue durée. D’autres réserves, telles que le glycogène hépatique ou les triglycérides du tissu adipeux, sont alors mises en jeu pour permettre aux cellules musculaires de produire suffisamment d’ATP. Ce sont surtout les glandes surrénales (figure 2) qui sont impliquées dans cette mobilisation des réserves énergétiques : la partie corticale comme élément de l’axe corticotrope (sécrétion de glucocorticoïdes) et la partie médullaire sous contrôle du système nerveux autonome (sécrétion d’adrénaline). Lorsque le stimulus stresseur est maintenu plus longtemps, la réponse métabolique peut être entretenue par la mise en jeu plus tardive des axes somatotrope et thyréotrope2 dont les hormones exercent aussi des effets métaboliques (figure 3).
CRH : corticolibérine (corticotropin releasing hormone) ; ACTH : hormone adrénocorticotrope (adrenocorticotropic hormone) ; GH : hormone de croissance (growth hormone) ; GHRH : somatolibérine (growth hormone releasing hormone) ; TRH : thyrolibérine (thyrotropin releasing hormone) ; TSH : thyréostimuline (thyroid stimulating hormone).
Les images d'organes, disponibles sous licence CC-BY, sont issues du site Servier Medical Art.
Le dernier caractère de cette réponse échappatoire à un prédateur concerne la réactivité de l’organisme afin d’éviter les obstacles qui peuvent se présenter pendant la course. L’augmentation de la vigilance est liée à la sécrétion de cortisol par l’axe corticotrope dont l’un des effets est d’augmenter le niveau d’alerte du système nerveux central et ainsi de stimuler la vigilance.
Les deux systèmes effecteurs, système nerveux autonome et axe corticotrope, interviennent avec des cinétiques de réponse différente. Le premier, nerveux, est un effecteur rapide, permettant d’assurer les premières actions du comportement de fuite, tandis que le second, hormonal, est un effecteur plus lent, permettant de maintenir les réponses motrices et métaboliques pendant la durée du comportement échappatoire. Par ailleurs, les glucocorticoïdes étant des hormones activant des facteurs de transcription, leurs effets prennent plus de temps à se mettre en place que ceux d’hormones agissant via des récepteurs membranaires.
La mise en jeu coordonnée et successive du système nerveux autonome et de l’axe corticotrope (voire des autres axes endocrines) est assurée par l’hypothalamus. Cette petite structure cérébrale diencéphalique, de la taille d’une amande chez l’être humain, exerce le rôle fondamental de « chef d’orchestre de la vie végétative » et par là de la réponse au stress. Il reçoit les activations induites par les stimuli stressants via les différentes structures cérébrales sensorielles et décisionnelles qui lui sont afférentes. Il projette sur le tronc cérébral qui contient les centres de contrôle du système nerveux autonome et, avec l’hypophyse, constitue le complexe hypothalamo-hypophysaire qui régule l’activité de la plupart des glandes endocrines. Ainsi l’hypothalamus est positionné au carrefour des voies afférentes et efférentes, ce qui lui permet d’assurer son rôle intégratif.
Signalons pour finir que la sécrétion basale de cortisol (et de corticostérone) est organisée sous forme de pics au cours du nycthémère (cycle jour-nuit), avec un niveau plus bas pendant la journée, et une augmentation du niveau de sécrétion et de la fréquence des pics en fin de nuit, ce qui prépare l’organisme à l’éveil. Par ailleurs, dans une situation stressante, l’activation de l’axe corticotrope multiplie par trois la quantité de cortisol sécrétée par rapport au niveau basal. L’effet cette hormone est alors très différent. En effet, alors qu’à faible concentration elle se fixe aux récepteurs des minéralocorticoïdes (MR), de forte affinité, à forte concentration elle se fixe également aux récepteurs des glucocorticoïdes (GR), de faible affinité. Ainsi, lorsque le niveau de stress augmente, les récepteurs des minéralocorticoïdes sont très rapidement saturés alors que ceux des glucocorticoïdes sont occupés progressivement : ce sont eux qui pilotent l’intensité de la réponse au stress.
Les stimuli stressants, les différentes réponses
Cette troisième partie aborde la façon dont les stimuli stressants sont traités au niveau central pour déclencher la réponse effectrice stéréotypée [5]. Plusieurs aires cérébrales sont mises en jeu. Le traitement cognitif est assuré par le cortex préfrontal, très développé chez les Primates. L’amygdale et le circuit de la récompense (comprenant le noyau accumbens dans le striatum et l’aire tegmentale ventrale dans le mésencéphale) permettent d’associer une composante aversive aux événements stressants. Enfin l’hippocampe participe aux processus d’apprentissage et de mémorisation. Ces différentes aires cérébrales sont en connexion, directe ou indirecte, avec l’hypothalamus qui déclenche la réponse effectrice périphérique via le tronc cérébral et le complexe hypothalamo-hypophysaire.
Suivant la nature du stimulus stressant, physique ou psychique, le traitement par le système nerveux central est différent : un stimulus douloureux engendre une réponse motrice rapide (le réflexe de retrait, essentiellement spinal) alors qu’un stimulus plus difficile à supporter psychologiquement ou un stimulus mixte associant douleur physique et psychique donne lieu à une réponse plus complexe, associant des éléments cognitifs et des événements moteurs (figure 4).
Les stresseurs physiques sont traités essentiellement au niveau du tronc cérébral et de l’hypothalamus avec une faible activation du système limbique1 (amygdale, hippocampe, cortex préfrontal) et très peu d’interaction avec le circuit de la récompense qui ne manifeste qu’une faible activité électrique dans ces situations. Pour les stresseurs de type psychique, la réponse physique et cognitive met fortement en jeu le système limbique (en particulier le cortex préfrontal) et le circuit de la récompense qui sont interconnectés et contribuent aux manifestations complexes liées à l’événement stressant. Le cortex préfrontal élabore une stratégie de réponse appropriée aux changements environnementaux. L’hippocampe est impliqué dans les apprentissages et active ou inhibe l’axe corticotrope en fonction des entrées qu’il reçoit. Ainsi, si une situation stressante se manifeste à nouveau, l’individu est capable de progresser et d’y faire face plus facilement2. L’amygdale permet de traiter les émotions et de consolider les souvenirs liés à l’événement stressant en association avec l’hippocampe. Le noyau accumbens reçoit des projections hippocampiques, qui contribuent à augmenter la sensibilité au stress psychologique, des projections de l’amygdale, qui participent aux sentiments de récompense (ou de « punition ») et des projections du cortex préfrontal, qui interviennent dans le processus de résilience3. Ainsi, le circuit de la récompense est un système-clé pour l’élaboration des mécanismes d’aversion (évitement, anhédonie) [5].
Les récepteurs des médiateurs du stress (adrénaline, noradrénaline, corticoïdes, CRH…), sont exprimés dans le système nerveux central, notamment au niveau des noyaux impliqués dans la gestion du stress. En se fixant sur ces récepteurs, les médiateurs modifient donc l’activité de ces noyaux. Ce système de rétroaction, classique des processus homéostatiques, participe à la prise en charge du stimulus stressant [7]. Lors de la réponse au stress, les récepteurs des glucocorticoïdes sont occupés. Ils sont exprimés en grande quantité dans l’hippocampe et l’hypothalamus, structures responsables de la réponse au stress et de son maintien, et sièges d’une plasticité synaptique, substrat de l’apprentissage et de la sensibilisation.
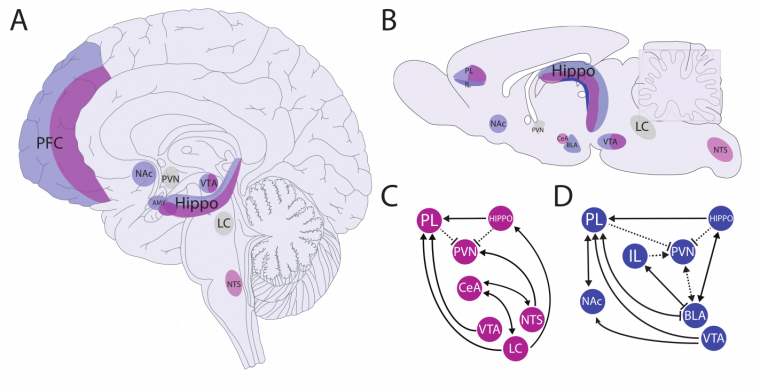
Les figures A et B montrent que la détection et l’évaluation de différents types d’agents stresseurs font appel à plusieurs structures, aussi bien dans le cerveau humain (A) que dans celui des rongeurs (B). Les panneaux inférieurs montrent que le traitement des agents stresseurs physiques (C) et psychologiques (D) nécessitent l’engagement de réseaux différents.
Les stresseurs physiques activent principalement les structures liées au contrôle des fonctions vitales situées dans le tronc cérébral (en particulier le noyau du tractus solitaire, NTS, et le locus cœruleus, LC) ainsi que l’hypothalamus (en particulier le noyau paraventriculaire de l’hypothalamus, PVN). Cependant, des régions prosencéphaliques participent également au traitement des stresseurs physiques, comme l’aire prélimbique (PL) du cortex préfrontal (PFC). Le noyau central de l’amygdale (CeA) est également impliqué dans l’intégration des réponses aux stresseurs physiques.
Le cortex préfrontal est essentiel pour développer des réponses appropriées aux agents stresseurs, qu’ils soient physiques ou psychologiques. Il est fortement innervé par des projections dopaminergiques provenant de l’aire tegmentale ventrale (VTA) et du noyau accumbens (NAc). La perturbation du cortex préfrontal est associée à l’anhédonie et à des comportements aberrants de recherche de récompense.
L’intégration des agents stresseurs psychologiques met en jeu, en plus de l’aire prélimbique, une autre zone du cortex préfrontal, l’aire infralimbique (IL) ainsi que le noyau basolatéral de l’amygdale (BLA).
L’hippocampe (Hippo) est une autre structure cérébrale activée en réponse aux facteurs de stress physique et psychologique. La région CA1 de l’hippocampe possède de nombreuses connexions avec les structures limbiques susmentionnées et l’hippocampe est une structure importante dans la rétroaction négative de l’axe corticotrope.
Le noyau paraventriculaire de l’hypothalamus et le loecus cœruleus (PVN et LC, représentés en gris) représentent les principaux relais vers le reste de l’organisme de la réponse au stress, en déclenchant respectivement l’axe corticotrope et le système nerveux autonome.
Stress aigu, stress chronique
Les mécanismes présentés précédemment sont ceux mis en jeu lorsque la situation stressante est « normale ». L’organisme atteint alors, durant cette période de stress, un nouvel état d’équilibre, qualifié d’« allostatique » avec l’établissement de nouvelles valeurs de consigne (« set points ») [7]. Quand le stress se maintient (car l’agent stresseur n’est pas éliminé ou qu’il se répète), ou qu’il a une intensité très forte, l’allostasie ne peut pas se mettre en place et les boucles de régulation sont débordées : c’est l’« allostatic overload » [8]. Ce déséquilibre peut s’installer immédiatement ou, de manière plus insidieuse, sur un temps long. Il est à l’origine de plusieurs « bombes », dues à l’exacerbation des processus vus précédemment, qui peuvent engendrer ou révéler différents états pathologiques, et peuvent même, au moins chez les Rongeurs, être transmises aux générations suivantes par le biais de mécanismes épigénétiques.
La 1re bombe est liée à l’hypersécrétion des corticoïdes. L’hippocampe est une structure possédant une forte densité de récepteurs aux glucocorticoïdes et leur activation massive provoque une forte libération de glutamate induisant une excitotoxicité1 des neurones et des cellules gliales, ainsi que des altérations de la transmission synaptique et de la neurogenèse (l’hippocampe contient des cellules souches qui participent à la formation des nouveaux souvenirs) [9]. Lorsque les réseaux hippocampiques sont altérés, l’ensemble des fonctions cognitives peut être atteint : il s’agit de la 2e bombe. Elle a pour conséquence une altération de l’attention et de la flexibilité cognitive, éléments essentiels des apprentissages pour l’adaptation de l’organisme à la situation stressante. Elle modifie aussi les comportements de récompense et d’aversion, ce qui conduit à une perte de la valeur hédonique de certains stimuli [9]. La 3e bombe est liée à l’effet du stress sur le système immunitaire [9]. En fonction de la situation et de la voie de régulation mise en jeu, les corticoïdes peuvent avoir un effet stimulateur ou inhibiteur sur la réponse inflammatoire et immunitaire. Si la sécrétion des corticoïdes est exacerbée, les régulations s’exerçant sur le système immunitaire pourront alors engendrer des désordres périphériques et centraux, car les systèmes immunitaire, nerveux et endocrine sont interconnectés. Par exemple, une activation microgliale induit une inflammation dans le système nerveux central, ce qui modifie l’activité des réseaux neuronaux. La chronicité du stimulus stressant a un caractère aggravant et ces processus peuvent être à l’origine de neuropathologies telles que des dépressions, des fatigues, des douleurs chroniques, des altérations cognitives, mais également de pathologies périphériques comme une altération de la réponse immunitaire (notamment de la réponse des lymphocytes T) et du métabolisme (tels que l’insulinorésistance ou l’ostéoporose) [10]. La 4e bombe, quant à elle, implique les modifications de nature épigénétique. Ces modifications affectent l’expression de différents gènes, comme celui codant le récepteur des glucocorticoïdes, ceux codant certains facteurs de transcription et de croissance ou encore de gènes liés à la neurotransmission (par exemple celui de la POMC, précurseur de l’ACTH mais aussi des β-endorphines, neurotransmetteurs impliqués dans le contrôle des voies de la douleur). Ainsi les modifications épigénétiques constituent un substrat de vulnérabilité et peuvent se transmettre à la progéniture. Cela a été mis en évidence, par exemple, chez les Rongeurs, où la séparation du petit de sa mère pendant un temps court (quelques minutes par jour) a pour conséquence une augmentation de la susceptibilité du juvénile à la prise d’opiacés [11,12].
Ces différentes « bombes » sont retrouvées lorsqu’on analyse les pathologies ayant une composante liée au stress, tels que le syndrome de fatigue chronique, l’épuisement professionnel, les états de stress post-traumatiques, le défaut de soin dans la petite enfance… Elles peuvent aussi aggraver des pathologies multifactorielles suite au déséquilibre de l’axe corticotrope, comme les états anxieux, les états dépressifs, l’épilepsie, les maladies cardiovasculaires, le diabète, etc. Elles ne sont alors pas déclenchées par un événement stressant mais l’environnement stressant peut contribuer à les développer ou à les révéler.
Les méthodes de gestion du stress
D’une manière générale, les méthodes de gestion du stress suivent le schéma suivant : évaluation de la situation stressante puis développement de la capacité à y faire face pour éviter d’aboutir à l’état pathologique. Ces méthodes font appel à un arsenal thérapeutique de deux types, non exclusifs : une approche médicamenteuse ou une prise en charge psychothérapeutique [13].
Les méthodes pharmacologiques ont pour cible les différents effecteurs de la réponse au stress. Historiquement, des antagonistes des récepteurs des glucocorticoïdes2 ou des inhibiteurs de la synthèse du cortisol ont été prescrits mais ils présentent de nombreux effets secondaires. Actuellement, des modulateurs sélectifs des récepteurs des glucocorticoïdes (SGRM : selective glucocorticoid receptor modulator) sont à l’étude mais leur efficacité doit encore être augmentée. Cette approche de modulation de la voie des corticoïdes est extrêmement complexe à cause de l’intrication des voies de synthèse des différents stéroïdes. D’autres molécules sont utilisées à des fins de gestion du stress, notamment celles agissant sur la transmission catécholaminergique3. C’est le cas des antagonistes β-bloquants (propranolol) mais leurs effets secondaires, notamment sur la fréquence cardiaque, sont non négligeables. C’est également le cas des inhibiteurs de synthèse ou de recapture des catécholamines mais là encore leurs effets indésirables sont importants (cf. les amphétamines et le Médiator). Enfin, des traitements pharmacologiques indirects qui ciblent les troubles associés au stress peuvent être proposés : il s’agit des antidépresseurs ou des anxiolytiques qui agissent sur la transmission sérotoninergique ou GABAergique.
La prise en charge non médicamenteuse a pour objectif de reconstruire la chaîne de réponse comportementale afin de retrouver un état homéostatique et mettre en place un état de résilience. Plusieurs techniques peuvent être proposées [14]. La relaxation permet une détente neuromusculaire, diminuant les crispations liées à l’anxiété en vue d’atteindre un calme intérieur, alors que les thérapies comportementales et cognitives entrainent l’individu à avoir une réponse contrôlée face à la situation stressante. Les thérapies comportementales réexposent l’individu brièvement à la situation stressante, ou à son souvenir, puis augmentent progressivement l’intensité du stress afin de le surmonter. Dans cette optique, des outils de réalité virtuelle peuvent être utiles, notamment pour le travail sur certaines phobies [15]. Les thérapies cognitives relèvent d’une autre approche : il s’agit de développer une restructuration cognitive qui permet de quitter les pensées négatives et de les remplacer par des pensées positives pour surmonter la situation stressante. Ces approches ont été utilisées dans le traitement de certains cas de syndromes de stress post-traumatique. Ainsi, une étude a montré, grâce au suivi par IRM et à la mesure de certains paramètres biologiques, les effets bénéfiques de la musicothérapie [16,17]. Des méta-analyses ont également montré l’amélioration des symptômes anxieux et dépressifs dans une cohorte d’étudiants pratiquant des séances de méditation [18].
Conclusion
Un agent stresseur est un stimulus d’origine physique ou psychologique qui perturbe l’état d’équilibre de l’organisme. La réponse à cet agent est appelée stress aigu et permet, via l’axe corticotrope (ou hypothalamo-hypophyso-surrénalien) et le système nerveux autonome, de mettre en place un nouvel état d’équilibre. Lorsque la situation stressante est d’intensité trop élevée ou dure trop longtemps, l’allostasie ne peut être atteinte et le stress chronique peut alors être à l’origine de certaines pathologies, révéler des pathologies sous-jacentes, voire impacter les générations suivantes. Pour limiter les effets délétères du stress, il est donc primordial de mettre en place des traitements, que ceux-ci soient médicamenteux (par exemple, β-bloquants) ou non (par exemple, thérapies cognitives et comportementales).
Conférence d'Hélène Hardin-Pouzet sur le stress
Le site de l'académie de Paris dédié aux SVT propose une page de ressources pour les nouveaux programmes de lycée. Cette page contient en particulier un lien vers une conférence donnée par Hélène Hardin-Pouzet sur le thème du stress ainsi qu'un lien vers le diaporama associé.
Références
- giantchair.com, « Anatomie et physiologie humaines – Pearson France ». https://www.pearson.fr/FR/book/? GCOI=27440100757960 (consulté le oct. 01, 2021).
- « Physiologie humaine », De Boeck Supérieur, sept. 07, 2021. https://www.deboecksuperieur.com/ouvrage/9782804189969-physiologie-humaine (consulté le oct. 01, 2021).
- « Manuel d’anatomie et de physiologie humaines », De Boeck Supérieur, oct. 01, 2021. https://www.deboecksuperieur.com/ouvrage/9782807302976-manuel-d-anatomie-et-de-physiologie-humaines (consulté le oct. 01, 2021).
- « Cerveau et comportement », De Boeck Supérieur, sept. 07, 2021. https://www.deboecksuperieur.com/ouvrage/9782807302402-cerveau-et-comportement (consulté le oct. 01, 2021).
- L. D. Godoy, M. T. Rossignoli, P. Delfino-Pereira, N. Garcia-Cairasco, et E. H. de Lima Umeoka, « A Comprehensive Overview on Stress Neurobiology : Basic Concepts and Clinical Implications », Front Behav Neurosci, vol. 12, p. 127, 2018, doi : 10.3389/fnbeh.2018.00127.
- « Encyclopedia of Stress – 1st Edition ». https://www.elsevier.com/books/encyclopedia-of-stress/fink/978-0-08-056977-2 (consulté le oct. 27, 2021).
- M. Joëls et T. Z. Baram, « The neuro-symphony of stress », Nat Rev Neurosci, vol. 10, no 6, p. 459‑466, juin 2009, doi : 10.1038/nrn2632.
- P. Boucher et P. Plusquellec, « Acute Stress Assessment From Excess Cortisol Secretion : Fundamentals and Perspectives », Front Endocrinol (Lausanne), vol. 10, p. 749, 2019, doi : 10.3389/fendo.2019.00749.
- M.-P. Moisan et M. Le Moal, « [Overview of acute and chronic stress responses] », Med Sci (Paris), vol. 28, no 6‑7, p. 612‑617, juill. 2012, doi : 10.1051/medsci/2012286014.
- I. H. Jonsdottir et A. Sjörs Dahlman, « MECHANISMS IN ENDOCRINOLOGY : Endocrine and immunological aspects of burnout : a narrative review », Eur J Endocrinol, vol. 180, no 3, p. R147‑R158, mars 2019, doi : 10.1530/EJE-18-0741.
- C. Tesone-Coelho et al., « Vulnerability to opiate intake in maternally deprived rats : implication of MeCP2 and of histone acetylation », Addict Biol, vol. 20, no 1, p. 120‑131, janv. 2015, doi : 10.1111/adb.12084.
- M. Rincel et al., « Environnement précoce et vulnérabilité neuropsychiatrique », Med Sci (Paris), vol. 32, no 1, Art. no 1, janv. 2016, doi : 10.1051/medsci/20163201015.
- « ALD n°23 – Troubles anxieux graves », Haute Autorité de Santé. https://www.has-sante.fr/jcms/c_556489/fr/ald-n23-troubles-anxieux-graves (consulté le oct. 01, 2021).
- « Anxiete.fr : le site de référence de l’anxiété », Anxiété. https://www.anxiete.fr/ (consulté le oct. 01, 2021).
- A. S. Rizzo, S. T. Koenig, et T. B. Talbot, « Clinical Virtual Reality : Emerging Opportunities for Psychiatry », Focus (Am Psychiatr Publ), vol. 16, no 3, p. 266‑278, juill. 2018, doi : 10.1176/appi.focus.20180011.
- A. Witusik et T. Pietras, « Music therapy as a complementary form of therapy for mental disorders », Pol Merkur Lekarski, vol. 47, no 282, p. 240‑243, déc. 2019.
- A. Witusik, K. Sipowicz, M. Podlecka, et T. Pietras, « Music therapy and psychotherapy as non-pharmacological methods supporting therapy in medicine – similarities and differences », Pol Merkur Lekarski, vol. 48, no 284, p. 139‑142, avr. 2020.
- G. González-Valero, F. Zurita-Ortega, J. L. Ubago-Jiménez, et P. Puertas-Molero, « Use of Meditation and Cognitive Behavioral Therapies for the Treatment of Stress, Depression and Anxiety in Students. A Systematic Review and Meta-Analysis », Int J Environ Res Public Health, vol. 16, no 22, p. E4394, nov. 2019, doi : 10.3390/ijerph16224394.